Tonometrie
Mit Tonometrie (von tónos, τόνος, griechisch „Druck, Spannung“, und metron, μἐτρον, griechisch „das Maß“) wird die Messung des Augeninnendrucks bezeichnet, dessen Erhöhung über den Normalwert hinaus in der Regel einen der wichtigsten, jedoch nicht den einzigen, Risikofaktor für einen grünen Star (Glaukom) darstellt. Er wird in mmHg gemessen und beträgt bei einem gesunden Erwachsenen zwischen 10 und 21 mmHg.[1] Verfahren, bei denen es zwischen Auge und Messgerät, dem Tonometer, zu einem direkten Kontakt kommt, erfordern zuvor eine lokale Betäubung der Hornhaut mittels Tropfen, damit die Messung schmerzfrei verläuft. Da der intraokulare Druck zu verschiedenen Tageszeiten unterschiedlich hoch sein kann, wird dieser bei entsprechender Indikation mehrmals hintereinander über den Tag und die Nacht verteilt gemessen und zu einem sogenannten Tagesdruckprofil zusammengefasst. Die Bewertung der Messergebnisse ist Augenärzten vorbehalten. Ein Glaukom kann auch dann vorliegen, wenn der Augeninnendruck innerhalb des o. g. Normalbereichs liegt, und ein erhöhter Augeninnendruck außerhalb des Normbereichs begründet lediglich einen Glaukomverdacht.
Messverfahren
[Bearbeiten | Quelltext bearbeiten]Applanationstonometrie
[Bearbeiten | Quelltext bearbeiten]

Eine gängige und genaue Methode ist die Applanationstonometrie (planus, lat.: „flach, eben, platt“), die der österreichisch-schweizerische Ophthalmologe Hans Goldmann 1974 entwickelte[2]. An einem speziellen augenärztlichen Untersuchungsgerät, der Spaltlampe, ist hierbei ein kleiner Messkörper angebracht. Bei der Untersuchung wird die Kraft gemessen, die notwendig ist, seine plane Vorderfläche mit einem Durchmesser von 3,06 mm (Fläche = 7,35 mm²) mit der Hornhaut in Kontakt zu bringen und diese abzuplatten. Zur visuellen Überprüfung des Kontakts zwischen Hornhaut und Messkörper durch den Untersucher wird zuvor eine wässrige Lösung des Farbstoffs Fluorescein in den Bindehautsack geträufelt.[3] Die aufgewendete Kraft wird durch eine Federwaage erzeugt, die an eine Messtrommel gekoppelt ist. Von dieser kann man den Druck unmittelbar ablesen. Es gibt auch Applanationstonometer, die in der Hand gehalten werden, um eine Inspektion an beispielsweise liegenden Personen durchführen zu können.
Verschiedene Studien verweisen bei der Applanationstonometrie auf eine Korrelation von Hornhautdicke und ermittelten Druckwerten. Bei Menschen mit sehr dicker Hornhaut könne danach das Messergebnis fälschlicherweise zu hoch ausfallen, bei Personen mit sehr dünner Hornhaut zu niedrig. Insbesondere nach refraktiven Operationen, bei denen die Hornhaut „verdünnt“ wurde, sollen solche Messfehler auftreten können. Es wird deshalb empfohlen, insbesondere bei entsprechenden Patientengruppen, vor der Messung des Augeninnendrucks die Hornhautdicke zu bestimmen. Dies geschieht meistens mit einem sogenannten Pachymeter. Der richtige Wert könne dann über einen Umrechnungsfaktor anhand einer Korrekturtabelle ermittelt werden.[4] Andere Studien kommen jedoch zu dem Ergebnis, dass applanatorisch gemessene Druckwerte bei Patienten mit einer dicken Hornhaut kein Artefakt seien, und empfehlen im Zweifelsfall eine Druckwertbestimmung mittels intraokularer Drucksonde.[5]
Jedoch haben auch andere Hornhauteigenschaften wie Steifigkeit und Viskoelastizität Einfluss auf die Messgenauigkeit des Augeninnendrucks.[6] Im Bedarfsfall empfehlen sich daher auch andere hornhautunabhängige Messungen.

Impressionstonometrie
[Bearbeiten | Quelltext bearbeiten]Ein älteres Verfahren der Augeninnendruckmessung ist die Impressionstonometrie (impressio, lat.: „Eindringen, Eindruck“). Das hierfür in der Regel verwendete Schiötz-Tonometer, benannt nach dessen Entwickler, dem norwegischen Augenarzt Hjalmar August Schiøtz (1850–1927), ist ein einfaches Gerät, das von Hand auf die anästhesierte Hornhaut des auf dem Rücken liegenden Patienten aufgesetzt wird. Es zeigt an, wie tief ein Metallstift mit definiertem Gewicht die Hornhaut eindellt. Die Tiefe ist vom Augeninnendruck abhängig. Skalenwerte, verwendete Gewichte und ermittelte Ergebnisse sind in einer Eichtabelle aufgeführt. Ein Problem der Impressionstonometrie ist, dass die verwendeten Instrumente nur auf Augen mit einer durchschnittlichen Dehnungsfähigkeit der Skleren geeicht sind (Rigidität). Bei abnormer Rigidität (zum Beispiel bei Myopie) zeigt die Eichtabelle falsche Werte für den Augeninnendruck an. Aus diesem Grund ist die Applanationstonometrie die Methode der Wahl.
Non-Contact-Tonometrie (NCT)
[Bearbeiten | Quelltext bearbeiten]Eine Verfahrensweise, bei der es nicht zu einer Berührung zwischen Auge und Messinstrument kommt, stellt die Non-Contact-Tonometrie (NCT) dar. Der Augeninnendruck wird mittels eines Impulses mit kurzzeitig erhöhtem Luftdruck gemessen. Vom Untersuchungsablauf her ist diese Methode für den Probanden zwar angenehmer, wegen der apparativ, nicht systemisch bedingten geringeren Messgenauigkeit ist sie jedoch nicht uneingeschränkt aussagefähig.
Während impressions- und applanationstonometrische Untersuchungen ausschließlich eine augenärztliche Tätigkeit darstellen, finden Inspektionen und Screenings des intraokularen Drucks mittels NCT zunehmend auch bei Augenoptikern Anwendung.
Transpalpebrale Sclerale Tonometrie
[Bearbeiten | Quelltext bearbeiten]Die Transpalpebrale Sclerale Tonometrie bezieht sich auf die Methode zur Messung des Augeninnendrucks durch das Augenlid. Sie vermeidet den direkten Kontakt mit der Hornhaut und arbeitet nach dem Rückstoßprinzip, jedoch durch das Augenlid hindurch (transpalpebral). Der Anwender setzt das Gerät auf das Oberlid auf und löst die Messung aus. Die Funktion des Sensors erfüllt eine frei verschiebbare Stange, die bei ihrem Senken mit der elastischen Augenfläche im Bereich der Sclera zusammenwirkt. Der Patient kann sitzen oder liegen, muss jedoch in einem 45°-Winkel nach oben blicken. Bei der Anwendung dieser Methode ist keine Lokalanästhesie erforderlich. Mit dieser Methode sind Ergebnisse der Augeninnendruckmessung unabhängig vom biomechanischen Zustand der Hornhaut und sollen nicht mit Pachymeter korrigiert werden.
Dynamic Contour Tonometrie
[Bearbeiten | Quelltext bearbeiten]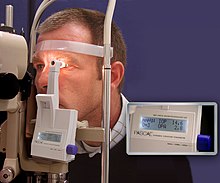
Ein neueres Verfahren stellt die sogenannte Dynamic Contour Tonometrie (DCT) dar. Das dynamische Messprinzip unterscheidet sich grundsätzlich von der statischen Applanationstonometrie, weil es die Hornhaut nicht abplattet, sondern der der Hornhaut nachempfundene Messkopf die Hornhaut in ihren natürlichen, spannungsfreien Zustand bringt. Die Wölbung der Hornhaut unter dem Messkopf wird nur leicht verringert (flacher). Der Druck zwischen Messkopf und Hornhaut entspricht dann dem Augeninnendruck. Ein im Tonometerkopf eingebauter Drucksensor kann so den Augendruck direkt und weitestgehend unabhängig von Hornhauteinflüssen aufnehmen. Die erreichte Präzision erlaubt es, Pulskurven des Augendrucks, die vom Herzschlag ausgelöst werden, ähnlich wie in einem EKG darzustellen.
Die Genauigkeit wurde in vivo in intrakameralen Vergleichsmessungen bestätigt. Dabei wurde gezeigt, dass die DCT-Messungen besser als mit einem Fehler von 1 mmHg mit dem tatsächlichen Augendruck korrelieren und die Hornhautdicke nur einen minimalen Einfluss auf die Messung hat.[7][8][9] Die Wiederholbarkeit und Reproduzierbarkeit der dynamischen DCT-Messungen erwies sich zudem als besser als mit den gängigen statischen Applanationstonometern oder mit den Non-Contact-Tonometern bei Einzelimpuls.[10]
Nach Augenoperationen wie LASIK oder Crosslinking, welche die Eigenschaften der Hornhaut verändern, werden Ergebnisse von DCT-Messungen offenbar weniger verzerrt als bei Applanationsmethoden.[11][12]
Eyemate
[Bearbeiten | Quelltext bearbeiten]Noch in der Erforschung befindet sich das Verfahren einer kontinuierlichen Messung über 24 Stunden und dies über lange Zeiträume, welches ein Mikrosensor mit der Bezeichnung Eyemate ermöglichen soll, der 2017 die CE-Zulassung erhalten hat und an den Universitäts-Augenkliniken Aachen und Bochum einer Reihe von ausgewählten Patienten erfolgreich implantiert wurde. Die Augendruckwerte werden hierbei von dem in die Vorderkammer positionierten Chip auf ein vom Patienten in Augenhöhe gehaltenes Lesegerät und anschließend telemetrisch zum behandelnden Augenarzt übertragen. Man verspricht sich mit dieser Methode eine bessere Kontrolle der über den Tag und die Nacht häufig vorkommenden massiven Druckschwankungen.[13][14][15][16]
Blickrichtungstonometrie
[Bearbeiten | Quelltext bearbeiten]Eine blickrichtungsabhängige Augeninnendruckmessung wird zur diagnostischen Beurteilung beim Krankheitsbild der endokrinen Orbitopathie durchgeführt.[17] Hintergrund dieser Untersuchung ist, dass eine durch diese Erkrankung bedingte, entzündliche Volumenzunahme der Augenmuskeln bei Änderung der Blickrichtung zu einer Kompression des Augapfels führen und dadurch der Intraokulardruck ansteigen kann. Die gleiche Symptomatik kann sich bei einer Orbitabodenfraktur einstellen.
Tonographie
[Bearbeiten | Quelltext bearbeiten]Im Gegensatz zur Tagesdruckkurve wird eine über einen Zeitraum von wenigen Minuten konstant durchgeführte Messung des Kammerwasserabflusses und die Aufzeichnung einer entsprechenden Verlaufskurve der daraus resultierenden Druckabsenkung Tonographie genannt. Das Verfahren gilt als zuverlässige Methode zur Früherkennung eines Glaucoma simplex.[18]
Kosten
[Bearbeiten | Quelltext bearbeiten]Die Messung des Augeninnendruckes wird als Vorsorgemaßnahme kontrovers beurteilt: Während der Medizinische Dienst des Spitzenverbandes Bund der Krankenkassen sie als „tendenziell negativ“ einschätzt,[19] hält der Direktor der Uni-Augenklinik Mainz Norbert Pfeiffer „ein allgemeines Screening [für] absolut sinnvoll.“[20] Auch die wissenschaftlich orientierte Deutsche Ophthalmologische Gesellschaft befürwortet die Glaukomfrüherkennungsuntersuchung, in welcher die Tonometrie enthalten ist.[21] Das Robert Koch-Institut schreibt 2017: „Eine frühzeitige Diagnostik des Glaukoms ist wichtig, weil erkennbare strukturelle Veränderungen am Sehnervenkopf noch vor den funktionellen Beeinträchtigungen entstehen.“[22] Die Kosten hierfür werden von den gesetzlichen Krankenkassen in Deutschland jedoch nicht übernommen, so dass sie eine individuelle Gesundheitsleistung (IGeL) darstellt.[23] Ist die Messung des Augeninnendrucks allerdings medizinisch erforderlich, etwa nachdem ein Glaukom bereits sicher diagnostiziert wurde oder bei langfristiger Cortisontherapie, sind die Kosten mit der Behandlungspauschale abgegolten. Als Grund dafür, dass die Kosten nicht generell im Rahmen eines Glaukom-Screenings übernommen werden, gibt der Gemeinsame Bundesausschuss die „unbekannte Zuverlässigkeit des Tests bei Personen ohne spezifische Beschwerden oder Risikofaktoren“ an.[20][24]
Weblinks
[Bearbeiten | Quelltext bearbeiten]Literatur
[Bearbeiten | Quelltext bearbeiten]- Theodor Axenfeld (Begründer), Hans Pau (Hrsg.): Lehrbuch und Atlas der Augenheilkunde. Unter Mitarbeit von Rudolf Sachsenweger u. a. 12., völlig neu bearbeitete Auflage. Gustav Fischer, Stuttgart u. a. 1980, ISBN 3-437-00255-4.
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Johannes Rückher: Tonometrie: Messung des Augeninnendrucks. apotheken-umschau.de, 4. Dezember 2014, abgerufen am 5. März 2016.
- ↑ Haag-Streit: Applanation tonometer – 1957 https://de.haag-streit.com/%C3%BCber-uns/firma/geschichte
- ↑ Robert L. Stamper, Marc F. Lieberman, Michael V. Drake: Becker-Shaffer's Diagnosis and Therapy of the Glaucomas. 8. Auflage. Mosby, Elsevier, Edinburgh 2009, ISBN 978-0-323-02394-8, S. 47–50.
- ↑ Patienteninformationen der Augenklinik des Universitätsklinikums Dresden
- ↑ Untersuchungsreihe der Universitäts-Augenklinik Freiburg, Zusammenhang zwischen Hornhautdicke, Applanationstonometrie und direkt bestimmten intraokularen Druckwerten
- ↑ 4th World Glaucoma Consensus Report on IOP
- ↑ Peter W. J. Dekker, Hartmut Kanngiesser, Yves C. Robert: Das Kontaktglastonometer. In: Klinische Monatsblätter für Augenheilkunde. Band 208, Nr. 5, 1996, S. 370–372, doi:10.1055/s-2008-1035243.
- ↑ Hartmut E. Kanngiesser, Christoph Kniestedt, Yves C. Robert: Dynamic contour tonometry: presentation of a new tonometer. In: Journal of Glaucoma. Band 14, Nr. 5, October 2005, S. 344–350. PMID 16148581.
- ↑ Andreas G. Boehm, Anja Weber, Lutz E. Pillunat, Rainer Koch, Eberhard Spoerl: Dynamic Contour Tonometry in Comparison to Intracameral IOP Measurements. In: Investigative Ophthalmology & Visual Science. Band 49, Nr. 6, Juni 2008, S. 2472–2477, doi:10.1167/iovs.07-1366.
- ↑ Aachal Kotecha, Edward White, Patricio G. Schlottmann, David F. Garway-Heath: Intraocular pressure measurement precision with the Goldmann applanation, dynamic contour, and ocular response analyzer tonometers. In: Ophthalmology. Band 117, Nr. 4, April 2010, S. 730–737, doi:10.1016/j.ophtha.2009.09.020.
- ↑ Antonios P. Aristeidou, Georgios Labiris, Andreas Katsanos, Michalis Fanariotis, Nikitas C. Foudoulakis, Vassilios P. Kozobolis: Comparison between Pascal dynamic contour tonometer and Goldmann applanation tonometer after different types of refractive surgery. In: Graefe's Archive for Clinical and Experimental Ophthalmology. Band 249, Nr. 5, Mai 2011, S. 767–773, doi:10.1007/s00417-010-1431-9.
- ↑ M. G. Gkika, G. Labiris, V. P. Kozobolis: Tonometry in keratoconic eyes before and after riboflavin/UVA corneal collagen crosslinking using three different tonometers. In: European journal of ophthalmology. Band 22, Nummer 2, 2012 Mar-Apr, S. 142–152, doi:10.5301/EJO.2011.8328. PMID 21574162.
- ↑ A. Koutsonas, P. Walter, G. Roessler, N. Plange: Long-term follow-up after implantation of a telemtric intraocular pressure sensor in patients with glaucoma: a safety report. In: Clin Exp Ophthalmol. 2017, online publiziert am 14. November. doi:10.1111/ceo.13100in
- ↑ Ronald D. Gerste: Glaukom: Miniaturisierung in Diagnostik und Therapie. In: Deutsches Ärzteblatt. 113(39), 2016, S. A-1710 / B-1446 / C-1422.
- ↑ Website des Herstellers Implandata Ophthalmic Products GmbH
- ↑ Universitätsklinikum der Ruhr-Universität Bochum – Fortbildungsveranstaltung für Augenärzte zu Optionen der Glaukomtherapie, 23. November 2016
- ↑ Herbert Kaufmann (Hrsg.): Strabismus. Unter Mitarbeit von Wilfried de Decker u. a. 3., grundlegend überarbeitete und erweiterte Ausgabe. Georg Thieme, Stuttgart u. a. 2003, ISBN 3-13-129723-9, S. 430.
- ↑ Theodor Axenfeld (Begründer), Hans Pau (Hrsg.): Lehrbuch und Atlas der Augenheilkunde. Unter Mitarbeit von Rudolf Sachsenweger u. a. 12., völlig neu bearbeitete Auflage. Gustav Fischer, Stuttgart u. a. 1980, ISBN 3-437-00255-4, S. 446.
- ↑ IGeL-Monitor: Messung des Augeninnendrucks zur Glaukom-Früherkennung, abgerufen am 3. Dezember 2012.
- ↑ a b Jochen Niehaus, Regina Albers: IGeL: Gesundheit kostet extra, focus.de/Focus Nr. 21, 19. Mai 2008, abgerufen am 14. Oktober 2012.
- ↑ Stellungnahme der Deutschen Ophthalmologischen Gesellschaft zur Glaukomfrüherkennungsuntersuchung. (PDF) August 2015, abgerufen am 21. Mai 2017.
- ↑ RKI: Gesundheitsberichterstattung des Bundes. (PDF) In: GBE-Themenheft Blindheit und Sehbehinderung. Robert Koch-Institut, 2017, abgerufen am 21. Mai 2017.
- ↑ Individuelle Gesundheitsleistungen(IGeL) – Untersuchung zur Früherkennung des Glaukoms. Eine Informationsschrift der Gesetzlichen Krankenkassen (PDF; 15 kB).
- ↑ Gemeinsamer Bundesausschuss: Ein Glaukom-Screening ist nicht sinnvoll. Pressemitteilung. 5. April 2005, abgerufen am 14. Oktober 2012.